Em tempo de combate a uma das maiores pandemias da história da humanidade, ouve-se falar com frequência em evolução da medicina e inovações em saúde. Em paralelo à corrida por tratamentos eficazes e busca por uma vacina contra o novo coronavírus (Covid-19), os avanços em diferentes especialidades médicas não param. Na uro-oncologia, sub-especialidade da urologia responsável pelo diagnóstico e tratamento de tumores urológicos, não é diferente. Expansão da cirurgia robótica, novas técnicas de radioterapia, biomarcadores, terapia HIFU, biópsia guiada por fusão de imagens e valorização do tratamento multidisciplinar são algumas das tendências que apontam diretamente para o futuro.
De acordo com o uro-oncologista Augusto Modesto, os muitos estudos atualmente desenvolvidos em sua área de atuação revelam a necessidade de valorização crescente dos cientistas, dos investimentos para pesquisas científicas e dos profissionais da saúde. “As novas descobertas, tecnologias e metodologias não só aumentam a sobrevida e ampliam as possibilidades de cura, como melhoram a qualidade de vida e o bem estar dos pacientes oncológicos. Isso é tudo o que queremos”, resumiu o especialista.
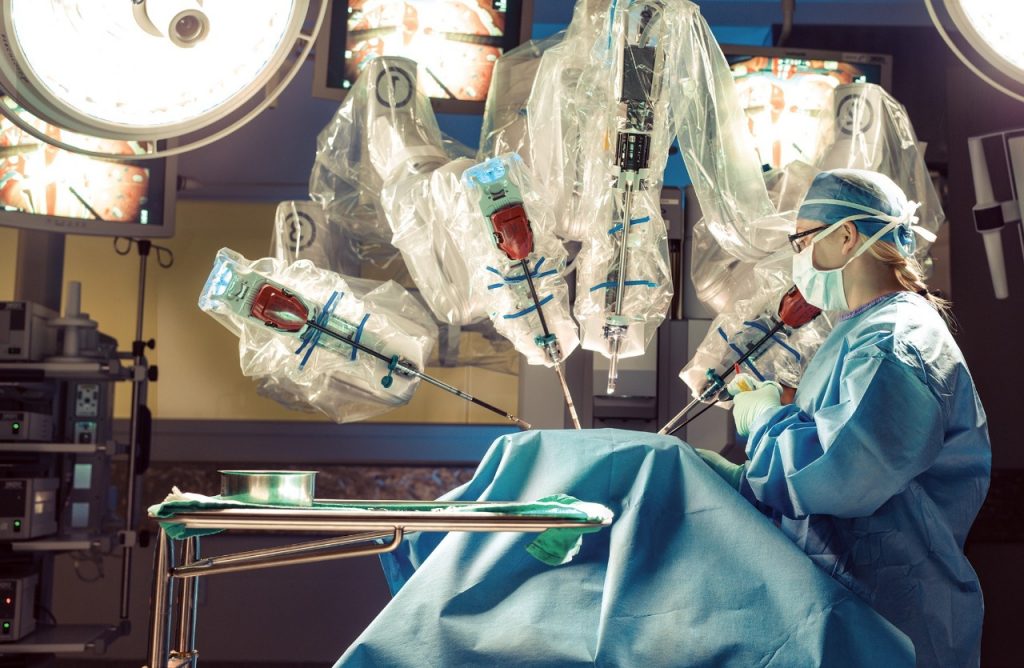
Cirurgia robótica – Em diversos países do mundo, incluindo o Brasil, a cirurgia robótica já está bem estabelecida no tratamento de tumores urológicos, sobretudo por oferecer menos complicações e pelas menores taxas de sangramento. A tecnologia, disponível em Salvador há pouco mais de um ano, favorece a prática clínica, ao proporcionar maior precisão e segurança, menor tempo de recuperação para o paciente e mais conforto ao cirurgião. “Quanto aos benefícios funcionais, como redução da impotência sexual e da incontinência urinária, há questionamentos, pois os estudos ainda não são conclusivos, mas na prática clínica há indícios de melhora nesses aspectos. A confirmação científica não deve demorar”, frisou Augusto Modesto, atual coordenador científico da Sociedade Brasileira de Urologia – seccional Bahia (SBU-BA).
HIFU – O HIFU é uma terapia de tratamento oncológico minimamente invasiva para câncer de próstata baseada em Ultrassom de alta frequência. Entre as vantagens da inovação, destaca-se o fato de não haver cortes nem incisões e o paciente ter alta no mesmo dia, podendo voltar logo às atividades normais. A técnica é restrita a casos selecionados e não deve ser utilizada como primeira linha de tratamento. Para aqueles com recorrência pós-radioterapia, por exemplo, ele pode ser UMA opção. Embora seja oncologicamente inferior ao tratamento radical do câncer de próstata, a baixa taxa de incontinência e de impotência do HIFU podem justificar a escolha deste tipo de terapia.
“Na hora de decidir, a partir das características de cada paciente e de sua doença, pesamos na balança as vantagens e desvantagens de cada método. O importante é informar para o paciente todos os métodos existentes para tratar o seu câncer”, comentou o coordenador científico da SBU-BA. A HIFU entra no cenário como tentativa de evitar ou adiar o tratamento radical. Pacientes de Salvador com indicação para a terapia, que optam por ela, precisam se deslocar para São Paulo ou outros centros onde ele está disponível, já que a inovação ainda não chegou à capital baiana”, pontuou Augusto Modesto.
Biomarcadores – A descoberta de novos biomarcadores oncológicos têm sido encarada como uma peça fundamental na escolha do tratamento adequado de tumores urológicos. Eles são proteínas, genes e outras moléculas que influenciam no comportamento das células cancerígenas. Além de ajudar a prever a agressividade do tumor, eles colaboram na identificação das terapias que têm mais probabilidade de destruir tumores. “No tratamento do câncer de próstata, biomarcadores moleculares podem ser usados, por exemplo, durante a vigilância ativa, nos casos de baixo e baixíssimo risco, juntamente com a ressonância multiparamétrica da próstata, para reduzir o número de biópsias no paciente. A depender do resultado, sabemos se há ou não um risco maior de progressão do tumor. Se der positivo, sabemos que a vigilância precisa se tornar ainda mais cuidadosa. Se negativo, podemos “relaxar” um pouco o tratamento, dentro dos protocolos, o que significa que podemos aumentar o espaço de tempo entre as biópsias que, como sabemos, trazem riscos consideráveis para o paciente”, elencou o médico.
Alguns testes genéticos já trazem orientações sobre a necessidade do paciente ser tratado imediatamente, por ter um perfil gênico desfavorável, ou revelam a necessidade de uma observação com segurança por alguns anos, sem a necessidade de um tratamento invasivo como cirurgia ou radioterapia. “Os biomarcadores genéticos permitem identificar, por exemplo, a existência de mutações em determinados genes encontrados nos pacientes. A depender do resultado, o médico tem mais propriedade para indicar a sequência de medicamentos mais adequada para aquele paciente”, explicou Augusto Modesto. Nos EUA e Europa, esses marcadores são cada vez mais pesquisados e utilizados em pacientes com câncer de próstata, mas no Brasil, também devido ao custo elevado, sua utilização ainda é restrita.
Novas imunoterapias – A imunoterapia é um tipo de tratamento biológico que potencializa o sistema imunológico (de defesa) no combate a infecções e doenças como o câncer. Nos últimos tempos, ela tornou-se uma parte importante do tratamento de alguns tipos de tumor, a exemplo do câncer renal. Nos últimos anos, pesquisas têm confirmado que a associação da imunoterapia com a quimioterapia tradicional ou outras terapias alvo associadas pode ser mais eficaz que a imunoterapia isolada. Imunoterapias já são bem utilizadas para tratar, por exemplo, o câncer de mama. No caso dos tumores urológicos, já temos imunoterápicos bem desenvolvidos para o câncer de rim e o de bexiga. Seus principais benefícios são o aumento da sobrevida e da qualidade de vida do paciente oncológico.
Técnicas de radioterapia – A radioterapia de resgate ou adjuvante pode ser importante para complementar o tratamento de um paciente pós-cirurgia, principalmente se houver resquícios ou retorno do tumor. “No início, na radioterapia que chamamos de ‘externa’, a radiação se dava não só sobre o tumor em si, mas também sobre a área saudável em seu entorno. Ela trazia muitos efeitos colaterais para os pacientes, a exemplo de incontinência urinária, impotência sexual, inflamação com sangramentos pelo ânus ou uretra (através da urina), entre outros”, lembrou Augusto Modesto.
Depois, surgiu a radioterapia “conformada”, com maior limitação da área de radiação. Mais recentemente, o tratamento evoluiu para a radioterapia do tipo IGRT hipofracionada, na qual os radioterapeutas fazem menos seções com doses maiores, e a radioterapia ablativa, que trata o tumor e até as metástases (como as linfonodais e ósseas) de forma guiada. “Na Bahia, ainda não temos este tipo de tratamento de ponta, mas a tendência é que as melhores tecnologias se estabeleçam como padrão. Às vezes, elas demoram para chegar ao nosso estado, mas chegam”, disse o médico.
Biópsia por fusão de imagens – Não só o tratamento, mas também o diagnóstico de câncer urológico tem passado por grandes transformações nos últimos tempos. Uma das técnicas mais avançadas para confirmar a doença, a biópsia prostática combinada com fusão de imagens, chegou à Bahia no ano passado, embora em alguns estados brasileiros do sul e sudeste o procedimento já não seja tão recente. A principal vantagem da inovação é a maior precisão no diagnóstico, principalmente de câncer clinicamente significante. Pacientes que apresentam taxas elevadas de PSA (Antígeno Prostático Específico) e/ou nódulos suspeitos no exame de toque retal, ou até alterações suspeitas na ressonância multiparamétrica da próstata, podem ter indicação para realizar o procedimento.
De acordo com Augusto Modesto, neste tipo de biópsia, as imagens da ressonância magnética multiparamétrica da próstata se fundem às do ultrassom transretal para teleguiar a retirada de fragmentos das áreas suspeitas do órgão, que serão analisados. Desta forma, a punção é feita em regiões onde, nas imagens, aparecem áreas suspeitas, aumentando a efetividade do resultado.
Assistência multidisciplinar – Outra forte tendência nos tratamentos uro-oncológicos é a assistência multidisciplinar. A presença de bons profissionais – médicos, enfermeiros, psicólogos, fisioterapeutas, nutricionistas, entre outros – é cada vez mais necessária, sobretudo no que diz respeito à tomada de decisão quanto às terapias mais indicadas para cada paciente. Para se ter uma ideia da complexidade disso, basta dizer que para um paciente de câncer de próstata com risco intermediário favorável existem mais de 10 opções de tratamentos.
“Para ampliar as chances de acertar na escolha, temos o que chamamos de ‘Tumor Board’, que significa todo mundo sentar junto, discutir caso a caso do início ao fim e tomar uma decisão em conjunto. Está mais do que provado que, dessa forma, oferecemos o melhor posicionamento para o paciente. A multidisciplinaridade é a essência do futuro da nossa profissão”, destacou Modesto. Vale lembrar que pode haver mais de uma opção de tratamento oncológico para o mesmo resultado. O paciente entra na decisão final e cabe ao uro-oncologista, em conjunto com a equipe multidisciplinar de apoio, explicar ao paciente as características de cada tratamento antes da decisão final.